 Seminário apresentado pelos alunos do 4º ano do curso de medicina da Famema Artur B. Batalhão e Fernanda de O. Igaras no Ambulatório Neurovascular- Ambulatório Mario Covas- disciplinas Neurologia e Educação em Ciências da Saúde.
Seminário apresentado pelos alunos do 4º ano do curso de medicina da Famema Artur B. Batalhão e Fernanda de O. Igaras no Ambulatório Neurovascular- Ambulatório Mario Covas- disciplinas Neurologia e Educação em Ciências da Saúde.
O uso de trombolíticos para o tratamento do AVC isquêmico segue o princípio dos tratamentos de revascularização miocárdica de urgência, ou seja, recanalização precoce dos vasos cerebrais ocluídos almejando melhorar a evolução clínica de pacientes com AVC.
A lógica para a terapia trombolítica no AVC está no reconhecimento de que a maioria dos eventos é causada por oclusões trombóticas ou trombo-embólicas.
Estudos angiográficos mostram a presença de trombo oclusivo em até 80% dos casos.
Entre os demais 20% é provável que um número significativo também tenha participação de trombos em sua gênese, porém que já sofreram lise espontânea por ocasião da angiografia.
A única droga trombolítica aprovada para uso no AVC agudo nos EUA, Canadá e Europa é o Ativador do Plasminogênio Tecidual Recombinante Humano (rt-PA ou alteplase), devendo ser usado em até 4,5 horas do início dos sintomas, em um centro especializado em neurologia, após exclusão de hemorragia intracraniana por Tomografia Computadorizada.
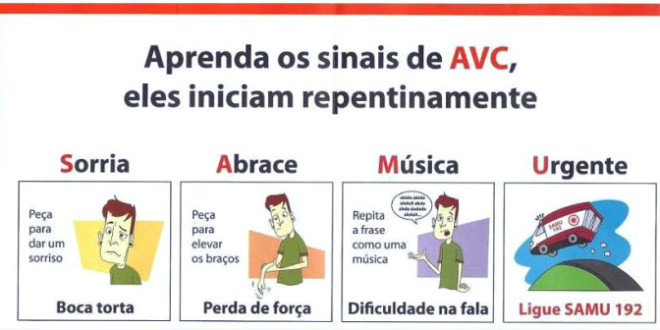
Acidente Vascular Cerebral (AVC) e Acidente Isquêmico Transitório (AIT)
O AVC é um déficit neurológico súbito que ocorre devido à isquemia (80%) ou hemorragia cerebral (20%).
Representa a mais comum doença neurológica causadora de morbidade grave e morte.
As causas do AVC isquêmico estão relacionadas à doença aterosclerótica, embolismo de origem cardíaca, ou doença de arterial de pequenos vasos.
A oclusão do vaso responsável pela irrigação de um segmento do cérebro leva a interrupção do fornecimento de oxigênio e glicose, e subsequente morte celular, iniciada em alguns minutos.
Quando o AVC é resultado de comprometimento da circulação carotídea tipicamente causa paresia ou parestesia em hemicorpo oposto à lesão.
Outros sintomas como perda sensorial contralateral, afasia, síndromes de desatenção e cegueira monocular transitória unilateral também podem ocorrer.
O diagnóstico de doença vértebro-basilar é muito provável em casos de cegueira binocular transitória (amaurose fugaz), diplopia, ataxia, tetraparesia ou vertigem associada.
Os AIT são déficits neurológicos de duração menor de 24 horas atribuíveis à isquemia nas distribuições das artérias carótida ou vértebro-basilar.
A distinção entre um AIT e AVC é conceitual.
Ambos exigem avaliação completa para determinar a fisiopatologia subjacente e diminuir o risco de eventos isquêmicos subsequentes.
Embora os AIT costumem resultar de doença aterosclerótica em vasos grandes, outras etiologias devem ser levadas em consideração.
É possível que a definição de AIT venha a sofrer alterações, pois com exames mais complexos é possível identificar lesões/sequelas cerebrais antes imperceptíveis em alguns AITs.
Estudos clínicos mostram que a maioria dos AITs dura menos de 1 hora. Assim, o AIT que dura mais de uma hora provavelmente será um AVC e talvez possa provocar uma lesão cerebral, mesmo que imperceptível.
O tratamento trombolítico estimula a fibrinólise intrínseca a combater a trombose patogênica.
O trombolítico ideal induziria a dissolução do trombo patológico sem produzir fibrinólise sistêmica e consequente alteração da trombose fisiológica necessária para manutenção da hemostasia.
Como os trombolíticos disponíveis ainda não têm a seletividade desejada, ainda são significativos os riscos de hemorragia, especialmente a transformação hemorrágica de um AVC isquêmico.
Além do risco de hemorragia os trombolíticos induzem secundariamente um estado pró-inflamatório e de hipercoagulação, através da ativação do sistema do complemento e das cininas que leva a maior produção de trombina.
O Ambulatório Neurovascular recebe encaminhamentos de usuários do SUS do Departamento Regional de Saúde IX do Estado de São Paulo.
Em defesa do SUS !